多器官功能障碍综合征
君骨书生 2020-07-25 多器官功能障碍综合征
# 多器官功能障碍综合征
大纲
- 概述
- 急性肾功能衰竭
- 急性呼吸窘迫综合征
- 应激性溃疡
- 急性肝衰竭
# 概述
| MODS | |
|---|---|
| 特点 | 严重感染、创伤、烧伤、休克及重症胰腺炎发病24小时以上,出现2个或2个以上的器官或系统同时或序贯性的功能障碍或功能衰竭 |
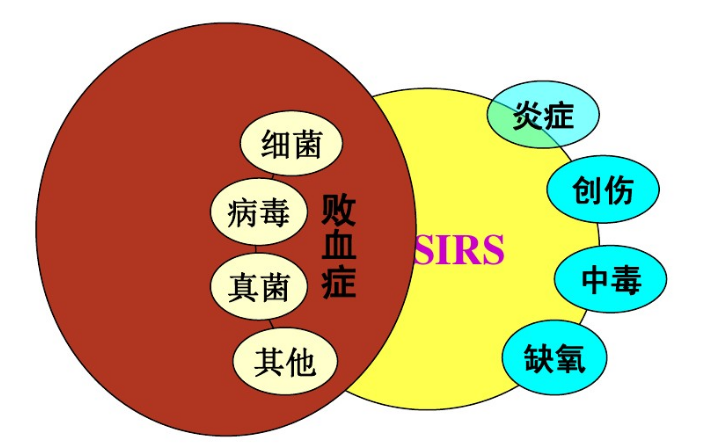
| 关系 | 原发病 → (基础)全身炎症反应综合征(SIRS)→MODS→多器官功能衰竭(MSOF) |
| 分类 | 速发型和迟发型 |
# 病因和发病机制
病因:各种严重急症
- 严重损伤
- 如创伤、烧伤、大手术等,失血过多并发休克或感染。
- 严重的急腹症
- 出血坏死性胰腺炎、梗阻化脓性胆管炎、绞窄性肠梗阻及急性腹膜炎。
- 感染性疾病引起的脓毒血症(MODS最常见原因)
- 心跳、呼吸骤停复苏术后。
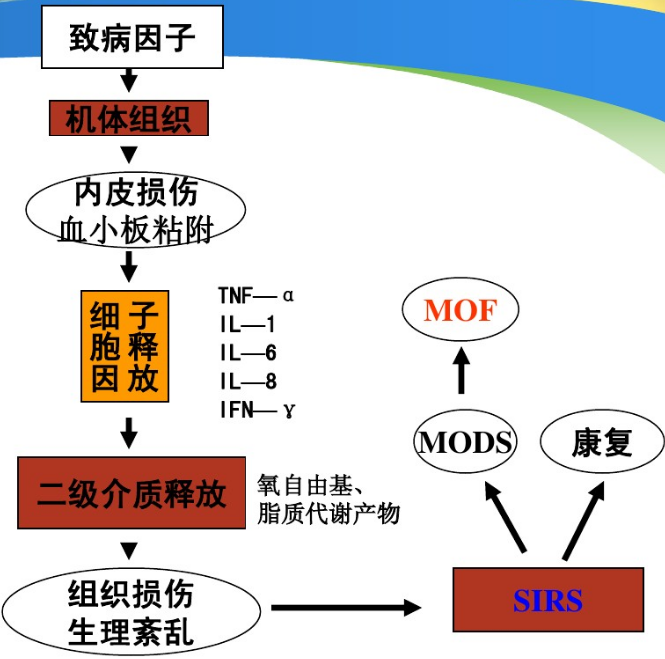
发病机制
| 发病机制 | |
|---|---|
| 本质 | 感染或非感染因素→失控的持续全身炎症反应 |
| 促发因素 | 感染、创伤 |
| 根本原因 | 机体炎症反应的失控造成广泛自身组织破坏(PS:任何炎症反应紊乱均可导致MODS,炎症反应就好比战争) |
| 机制 | 炎症细胞激活和炎症介质异常释放、组织缺氧和自由基、肠道屏障功能破坏和细菌(毒素)移位等 |
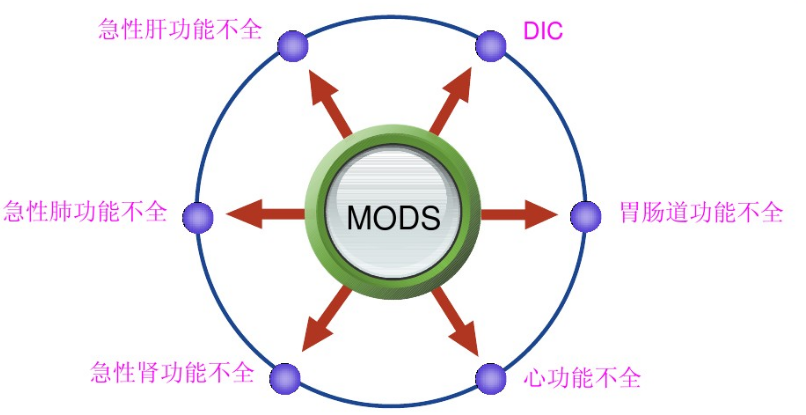
# MODS诊断标准
一定要出现2个以上的脏器功能障碍
| 器官 | 病症 | 临床表现 | 检验所见 |
|---|---|---|---|
| 心血管 | 休克、急性心力衰竭、心肌梗死 | 收缩压<80mmHg或低于平时血压的2/3,需输液用药支持 | 心电图明显失常,监测CVP、MAP、 PCWP、Cl等失常 |
| 肺 | ARDS | 呼吸频率>30次/分、窘迫、发绀、呼吸困难、烦躁,需呼吸机支持>5日,进展后肺呼吸音失常 | 血气PaO2或PaCO2失常,监测PAP、A-a-DO2、 Qs/Qt、EDC、吸气力、 FRC失常,PaO2/FiO2<200mmHg |
| 肾 | ATN | 每小时平均尿量<20ml,或尿量持续增多(非少尿型肾衰竭) | 尿比重持续在1.010,血肌酐>177μmol/L |
| 胃肠道 | 应激性溃疡 | 不耐饮食,进展后胃肠出血(呕血、便血、腹胀)或呈腹膜炎 | 内镜见胃黏膜病变 |
| 肝 | 急性肝衰竭 | 进展后呈黄疸、神志失常 | 血胆红素>34.2μmol/L,SGPT等超正常值1倍 |
| 血液 | DIC | 进展后呈皮肤出血斑点,胃肠出血、咯血 | 血小板<50×10^9/L,凝血酶原时间及部分凝血活酶时间延长,进展后凝血因子I减少 |
| 脑 | 中枢神经功能衰竭 | 意识障碍(Glasgow评分<7)、瞳孔反应等失常 |
创伤后发生MODS,最早及最常累及的器官是 肺
# 预防与治疗原则
回忆:(基础)全身炎症反应综合征(SIRS)→MODS→多器官功能衰竭(MSOF)。
那么:
- ①全身炎症反应过程中出现或加重的器官功能障碍才诊断MODS。
- ②更重视器官功能障碍而不是衰竭,因为前者可逆。
- 重视病人的循环和呼吸,尽可能及早纠正低血容量,组织低灌注和缺氧。
- 防治感染:预防MODS极为重要的措施。
- 及早处理最先发生的器官衰竭,阻断其连锁反应。
- 尽可能改善全身情况,如体液、电解质和酸碱平衡、营养状态等。
- 防止肠道细菌移位:创伤和休克早期在pHi(胃肠粘膜内酸度)指引下快速有效的输液和应用血管活性药,减轻黏膜缺血。
- 免疫调理治疗:阻断介质的释放或削弱其作用。
# 急性肾衰竭
各种原因引起的急性肾功能损害及由此所致的氮质血症、水与电解质平衡紊乱等一系列病理生理改变。
特点:尿量突然减少
- ①正常成人尿量:1000~2000ml/d
- ②少尿:<400ml/d
- ③无尿:<100ml/d
# (一)病因
- 肾前性:血容量急剧减少,肾脏灌注不足(最常见)。
- 肾 性:肾实质损伤(肾小管坏死最常见、原因主要是中毒如:庆大霉素,重金属,脓毒血症等)。
- 肾后性:主要是急性尿路梗阻(从肾盂-尿道的任意水平,最不常见)。
基本发病机制:
- (1)肾血流动力学改变:血液重新分布,髓质缺血,滤过减少。
- (2)肾小管功能障碍。
- (3)缺血-再灌注损伤:导致细胞水肿、细胞内高钙、细胞内酸中毒及细胞损害,最终引起细胞功能障碍和死亡。
# (二)临床表现
- 少尿或无尿期:一般为7~14日,尿比重低而固定,尿中常有蛋白、红细胞和管型。
- ①水、电解质和酸碱平衡的失调:
- 水中毒
- 低钠、低氯血症
- 高钾、高镁
- 高磷、低钙血症(肾实质破坏后,25-(OH)-D3羟化为1,25-(OH)2-D3的功能发生障碍,肠道对钙的吸收因而减少)
- 酸中毒
- ②代谢产物积聚:
- 尿素氮、肌酐升高,形成尿毒症。
- ③出血倾向:
- 由血小板质量下降、凝血因子减少、毛细血管脆性增加、肝功能损害等引起。
- 消化道出血加重血钾和尿素氮升高。
- 此期最主要死因:水中毒和高钾血症 所以治疗?
- ①水、电解质和酸碱平衡的失调:
- 多尿期:
- 尿量 >400ml/d,即为多尿期的开始;每日尿量可达3000ml以上,历时14天。
- ①第一周:尿量增加,但血尿素氮、肌酐和血钾仍升高(所以肾小管功能未完全恢复)。
- ②第二周:尿量大幅增加,低血钾、钠、钙、镁和脱水现象。
- 主要并发症:低血钾和感染。
- 故:补液、预防感染、纠正电解质平衡
- 恢复期
- 由于严重消耗和营养失调,患者仍极其衰弱、消瘦、贫血、乏力。
- 应加强调理,防止并发症和发展为慢性肾衰。
# (三)治疗原则
少尿或无尿期的治疗
最主要死因:水中毒及高钾血症。
治疗原则:纠正水、电解质失衡。
- ① 利尿剂:
- 甘露醇,呋塞米。
- ②控制液体:
- “量出为入,宁少勿多”,
- 每日补液量 = 显性失水(1000~1500ml) + 非显性失水 - 内生水( 200~400ml/d)
- ③营养:
- 高蛋白:给予足够的蛋白质,不必过于限制口服蛋白质,(不会加重氮质血症)。
- 高热量、高维生素饮食。
- ④预防和治疗高血钾。
- 钙护心
- 补碱纠酸
- 胰岛素+葡萄糖
- ⑤纠正酸中毒。
- ⑥防治感染,应用抗生素治疗已存在及可能继发的感染。
- ⑦血液净化:包括血液透析、连续性肾替代治疗(CRRT)和腹膜透析等。
- ① 利尿剂:
# 附: 透析指征
- ①血肌酐 >442μmol/L。
- ②血钾 >6.5mmol/L。
- ③血尿素氮 >25mmol/L。
- ④出现水中毒现象,一般措施不能改善。
- ⑤严重代酸不能用补碱纠正。
多尿期的治疗
- (1)多尿早期氮质血症反复加剧,易继发感染。
- (2)继续维持水、电解质平衡,补液量:前日尿量的1/3~1/2。
- (3)补钾。
- (4)增加蛋白质入量。
- (5)积极治疗感染,预防合并症的发生。
# 急性呼吸窘迫综合征
急性肺损伤(ALI)/急性呼吸窘迫综合征(ARDS)
- ALI(急性肺损伤):
- 机体遭受严重创伤后出现以弥漫性肺泡毛细血管膜为主要损伤部位,导致以肺水肿和微小肺不张为病理特征、呼吸窘迫和顽固性低氧血症为突出表现的全身炎症反应。
- ARDS(急性呼吸窘迫综合征)与ALI为同一疾病过程的两个阶段,ALI代表早期和病情相对较轻的阶段,而ARDS代表后期病情较严重的阶段。
ALI概念提出的意义:
- 强调急性呼吸窘迫综合征发病是一个动态过程。
- 有利于判断病情。
- 治疗前提有利于疗效和预后。
- ALI与ARDS划分标准用氧合指数 PaO2/FiO2 。
ALI/ARDS是MODS中最早出现器官功能障碍,具决定性。
# 病因与发病机制
# 病因
- 肺内因素:肺的直接损伤,如:毒气,吸入胃内容物,肺挫伤,重症肺炎(我国最多见)
- 肺外因素:间接因素如严重休克,感染中毒,大面积烧伤等。
# 发病机制
- 致病因素对肺泡膜的直接损伤
- 更重要的是自杀,炎性细胞及因子共同介导肺炎症反应损伤肺泡膜、毛细血管通透性增高微血栓形成;并损伤肺泡上皮加重肺水肿和肺不张。
# 结局
- 肺毛细血管损伤,内皮、上皮通透性增加,导致肺间质及肺泡水肿
- 肺表面活性物质减少→小气道塌陷,肺泡不张(婴儿肺)→通气/血流失调,弥散障碍→低氧血症→刺激颈/主A体→过度通气→呼碱→呼吸肌疲劳→高碳酸血症。
- 肺内炎性介质和抗炎介质平衡失调,是ALI/ARDS发生、发展的关键环节
# 临床表现
| ARDS的临床表现 | |
|---|---|
| 发病时间 | 多发生于原发病后5天,半数24h内 |
| 原发病症状和体征 | 大的手术术后也会诱发ARDS,甚至急性胰腺炎也会 |
| 呼吸困难(呼吸窘迫) | 呼吸加快(最早出现),呈进行性加重的呼吸困难, 发绀 特点:呼吸深快,不能用通常的吸氧疗法改善,也不能用原发心肺疾病解释 |
| 体征 | 无考点 |
# 辅助检查
| 辅助检查 | |
|---|---|
| X线胸片 | 早期无异常,继而出现斑块或大片阴影(白肺),可见支气管充气征 |
| 动脉血气分析 | 氧合功能指标PaO2/FiO2(氧分压/吸入氧的浓度)是客观标准, 顽固性低氧血症PaO2<60mmHg, ALI氧合指数≦300mmHg; ARDS≦200mmHg |
| ARDS早期为PaO2严重下降,PaCO2正常或下降,pH升高或正常,表现为I型呼吸衰竭 | |
| ARDS晚期为PaO2低下降,PaCO2升高,pH下降,表现为II型呼衰和呼酸 | |
# 诊断
| ARDS的诊断 | |
|---|---|
| 1️⃣ 病因 | ALI/ARDS的高危因素 |
| 2️⃣起病 | 急性起病、呼吸频数和(或)呼吸窘迫 |
| 3️⃣低氧血症 | 急性肺损伤(ALI)时氧合指数**(PaO2/FiO2)≤300mmHg**; 急性呼吸窘迫综合征(ARDS)时氧合指数(PaO2/FiO2)≤200mmHg(必要条件) |
| 4️⃣X线 | 两肺浸润阴影 |
| 5️⃣肺毛细血管楔压 | PAWP≤18mmHg或临床上能除外心源性肺水肿 |
| 成立标准 | 同时符合以上5项条件者,可诊断 |
# 治疗
| ARDS的治疗 | |
|---|---|
| 原发病的治疗 | 是治疗ALI/ARDS的首要原则 |
| 纠正缺氧 | 高浓度给氧(但避免长时间高浓度给氧),使PaO2≥60mmHg或血氧饱和度(SaO2)≥90% |
| 机械通气 | 是纠正缺氧的主要措施,最常用的通气模式为呼气终末正压(PEEP)通气(必选) |
| 液体管理 | 为减轻肺水肿,需合理限制液体入量, 维持有效循环下保持肺的相对“干”,在血压稳定和保证组织器官灌注前提下,液体入量<出量 (<500-1000ml) |
| 营养支持与监护 | 全肠道营养 |
| 其他治疗 | 糖皮质激素等疗效不确定 |
# 应激性溃疡
# (一)概念
- 机体在严重应激状态下发生的一种急性上消化道黏膜病变。
- 以胃为主,表现有急性炎症、糜烂或溃疡,严重时可发生大出血或穿孔。
# (二)病因(重要!)
- Curling溃疡:中度、重度烧伤,可继发胃、十二指肠的急性炎症及溃疡。
- Cushing溃疡:脑伤、颅内手术或脑病变,可继发胃、十二指肠或食管的急性炎症。
- 其他:重度创伤或大手术,特别是伤及腹部者可继发本病。
- 重度休克、严重全身感染可诱发本病。
# (三)临床表现
- ①不严重时无上腹痛和其他胃部症状,常被忽视。
- ②早期表现:呕血和排柏油样便(即上消化道大出血)。
- ③大出血可导致休克;反复出血可导致贫血。
- ④并发穿孔时,即有腹部疼痛、压痛、肌紧张等腹膜炎。
- 既往病史:创伤、烧伤、休克或脓毒症等。
- 胃镜检查(首选检查)可证明病变。
# (四)治疗(先内科后外科)
| 治疗(先内科后外科) | |||
|---|---|---|---|
| 非手术治疗 | 止酸 | 质子泵抑制剂首选 | |
| 黏膜保护剂 | 硫糖铝 | ||
| 止血 | 冰盐水+去甲肾或肾上腺素 | ||
| 质子泵抑制剂+垂体后叶素 | |||
| 胃镜下止血 | |||
| 支持治疗 | 输血+改善全身状态 | ||
| 手术 | 指证 | 出血经上述治疗无效或复发者;溃疡穿孔者 | |
| 术式 | 出血 | 选择性迷走神经切断加胃窦切除或次全胃切除、并行局部止血 | 穿孔 | 全胃切除或加以十二指肠穿孔处缝合 |
# 急性肝衰竭
# (一)发病原因
- 病毒性肝炎,以乙型肝炎最常见。
- 化学物中毒:甲基多巴、乙硫异烟胺、吡嗪酰胺、氟烷、四氯化碳、黄磷等,可能引起肝衰竭。
- 严重创伤、休克、严重感染。原先有肝硬化、阻塞性黄疸等肝功能障碍的病人易并发ALF;广泛性肝切除术、门体静脉分流术后可能并发ALF。
- 其他:妊娠期(多在后3个月)、Wilson病等过程中也可发生。
 二甲基亚硝铵
二甲基亚硝铵
# (二)临床表现★
意识障碍-肝性脑病
①肝衰竭时代谢发生紊乱,如血中增多的游离脂肪酸、硫醇、酚、胆酸、芳香族氨基酸等均可能影响中枢神经。
②低血糖、酸碱失衡、缺氧或DIC等可使脑损害加重。
机制三大学说
- 氨中毒学说
- 氨基酸不平衡学说(支链氨基酸少了)
- 假性神经递质学说
附:肝性脑病分度
- Ⅰ度为情绪改变。
- Ⅱ度为瞌睡和行动不自主。
- Ⅲ度为嗜睡,但尚可唤醒。
- Ⅳ度为昏迷不醒、反射逐渐消失,常伴有呼吸、循环等方面的改变。
黄疸为血胆红素增高的表现。
肝脏的功能胆红素才能反映!
转氨酶不能反映,只能反映肝细胞发生破坏
肝臭 呼气常有特殊的甜酸气味(似烂水果味)。
出血 可出现皮肤出血斑点、注射部位出血或胃肠出血等。
并发其他器官系统功能障碍:
- ①脑水肿:发生在Ⅲ度- Ⅳ度肝性脑病基础上。
- ②肺水肿:cap通透性增加,呼吸加深加快,起初呼碱,后期并发ARDS。
- ③肾衰竭:功能降低,尿量减少,氮质血症,(肝肾综合征)。
- ④感染加重或发生:原发性细菌性腹膜炎最多见。
实验室检查
| 肝功 | 转氨酶可增高,但弥漫性肝坏死时可不增高,胆红素增高(值越高、预后越差) |
| 血象 | 血小板常减少,白细胞常增多 |
| 肾功 | 血肌酐或尿素氮可增高 |
| 其他 | 电解质紊乱,酸碱失衡,多为代酸 |
| 凝血 | DIC时,凝血时间、凝血酶原时间或部分凝血活酶时间延长,纤维蛋白原可减少 |
# (三)治疗
- 病因治疗:尽快清除毒物,并解毒治疗。
- 支持治疗:适量输注新鲜血浆和清蛋白。
- 改变营养方法:
- ①可用葡萄糖和支链氨基酸。
- ②不用脂肪乳剂。
- ③限用一般的氨基酸合剂。
- 改变营养方法:
- 口服乳果糖,以排软便2~3次/日为度;也可灌肠。口服肠道抗菌药,以减少肠内菌群,如甲硝唑。静脉点滴乙酰谷酰胺、谷氨酸或酪氨酸,以降低血氨。静滴左旋多巴,可能有利于恢复大脑功能。
- 防治MODS。
- 人工肝辅助治疗和肝移植。


