骨不连的治疗
前言
大多数四肢骨折的正常骨愈合时间为8周,然而约有10%的骨折会发展为骨不连,严重影响患者肢体功能的恢复。骨不连是一类严重的骨折并发症,也是骨科医生临床工作中的难点与挑战。
学习一下骨不连的相关知识
骨不连的定义
- 骨不连是骨折术后常见并发症,又称为骨折不愈合,是骨折端在某些条件影响下,骨折愈合功能停止,甚至骨折端形成假关节。
- 在所有骨折病人中,大约 5% 的患者愈合困难。
FDA 1986 年的定义
6月没长全:一定部位和类型的骨折未能在其平均时间内愈合(通常 3~6 月)称为延迟愈合(delayedunion);又3月没新生:损伤和骨折至少 9 个月,并且没有进一步愈合倾向已经有 3 个月称为骨不连接。- 门诊病历(包括急诊病历)
美国AAOS的诊断标准
- 骨折后至少9个月,或连续3个月动态观察,未见到骨折有明显的愈合征象;
- 应注意到该定义并未考虑不同部位骨折愈合速度的不同,以及治疗过程中骨折部位是否发生过一些影响骨折愈合的并发症;
- 骨不连一旦发生,如不借助外科手术干预,则骨折很难愈合。
诊断时包含两个要素
- 时间:骨折后6-9个月仍未愈合;
- 动态观察骨折愈合情况:连续三个月骨折端没有愈合的迹象,即X线片显示骨折间隙和骨痂生长情况没有变化。
# 骨折延迟愈合和不愈合治疗方式
# 骨折延迟愈合和不愈合治疗方式的选择
- 首先应该明确诊断是延迟愈合还是不愈合
- 临床分型、骨折部位,是否存在畸形、成角和旋转及短缩,邻近关节的功能情况,是否合并感染
- 局部软组织条件如何,既往手术方式及失败原因等,同时还要考虑患者年龄、身体一般状况如营养状况
- 以及患者对肢体的功能要求等
以便选择最佳的治疗方案。
# 骨折延迟愈合的治疗方式
- 存在稳定和有效固定并不合并畸形的情况下,可采用局部注射红骨髓或生长因子以及高压氧、电、电磁刺激和低强度脉冲式超声波治疗等。
- 当存在固定不确切,加强固定是最重要的措施,如原已有内固定,可以采用局部外固定加强稳定性或者更改内固定,固定方式的选择需考虑到局部软组织条件。
# 骨折不愈合的治疗方式
如已确诊骨折不愈合,则应采用手术治疗
- 治疗原则为:骨折端准确复位、坚强固定和充分植骨。
- 一般而言
- 肥大型不愈合单纯牢固固定即可能愈合
- 萎缩型不愈合则必须将骨皮质切除并同时植骨才能愈合。具体植骨方式需综合考虑骨缺损的程度及移植骨的来源。
- 肥大型不愈合:此种类型具有良好的成骨能力和血运,不愈合常是固定失效所致,在骨折端没有骨缺损的情况下,单纯加压固定即可达到骨性愈合,可采用加压内固定或外固定支架加压,但当存在骨缺损时则必须植骨。
- 萎缩型不愈合:此种类型的血运和成骨能力都较差,手术治疗时必须切除萎缩的骨皮质并充分植骨。植骨术有多种方式,移植骨的来源也较多,有自体骨、异体骨和人工合成骨替代物等。切除萎缩的骨皮质后如缺损较小,可以采用取自体髂骨植骨,若缺损较人,则可考虑其他人段骨移植重建如松质骨嵌入植骨术、腓骨段移植或大块骨移植骨术等。
- 若存在人段骨缺损,可采用的治疗方法有:一是用带血管蒂腓骨段重建,但是需要貝备显微外科技术,手术复杂:二是采用Ilizarov外固定技术,其手术方法较简单,但是治疗时间较长。
- 骨折不愈合合并感染:治疗方案为彻底清除感染灶,修复周围软组织和恢复丹的连续性。其中最为重要的是清除感染,应彻底切除感染的软组织、肉芽组织和窦道,根据药敏试验结果选择敏感抗生素,采用游离或带蒂皮瓣、肌皮瓣等显微外科技术修复软组织缺损,一期行骨延长或二期骨移植重建骨的连续性。最近临床上也逐步开始采用Ilizarov外固定技术治疗感染性不愈合。
- 骨折不愈合合并关节功能障碍:骨折不愈合合并关节功能障碍通常为关节内纤维性僵硬,因为关节松解之后需加强关节功能锻炼,但这会增加骨折内固定失败的风险,除非确信内固定非常牢靠,一般可待骨折不愈合治疗后再行关节松解术。某些关节内骨折不愈合如股骨颈骨折不愈合可考虑行人工髖关节置换术。
- 如果患者全身情况较差,对患肢功能要求不高,存在大块骨缺损,慢性骨髓炎长期窦道流脓,肌肉、肌腱、神经或血管不能恢复的损伤,软组织覆盖不满意,存在恶变可能等情况下,可以慎重考虑是否行截肢手术。

# 骨不连的治疗
决定骨不连治疗的关键
- 是否存在感染
- 局部血运状态
- 局部力学稳定性
- 是否存在畸形
- 骨缺损
# 治疗方法
原则:对因治疗
- 力学因素:增加稳定性
- 钢板:骨折间加压
- 锁定钢板
- 单纯锁定钢板是没有加压功能
- 骨质疏松
- 结合加压技术
- 微创技术
- 髓内钉
- 中心固定:力学稳定性高于钢板
- 更换粗钉
- 阻挡钉
- 外固定架
- 生物学因素:增加成骨活性
- 作为提供成骨刺激作用的方法,自体骨移植仍然是金标准
- 非手术干预
- 稳定治疗
- 生物治疗
- 复合治疗
# 非手术辅助治疗
- 电磁波刺激
- 超声
- 高能震波
- 冲击波治疗
# 震波
# 稳定治疗
骨折延迟愈合可以考虑非手术治疗 1~3 月,仍然未愈合建议手术治疗。
# 手术治疗
骨不连的手术治疗计划应包括改善局部生物学行为和加强其机械稳定性。
常用的改善局部生物性状的治疗方法包括:去除感染灶,骨移植,骨髓移植和应用 Ilizarov 方法。
提高机械稳定性的方法包括:钢板螺钉内固定术,髓内钉内固定和外固定架。
临床上对于骨不连的治疗,骨移植加恢复骨折端力学稳定性仍是主流,主要包括以下几种方法:
1. 去皮质术联合骨移植
是刺激肥大型和萎缩型骨不连生长最有效的生物学手段,术后有望形成一个肥大的桥接性骨痂,这是治疗骨不连的一个标准程序。
2. 自体骨移植
自体骨移植特别是松质骨移植的适应证特别广泛,着重点是在萎缩型骨不连的治疗,它通过增强生物学反应对骨质愈合产生强烈刺激。并且骨移植能够填充或桥接骨缺损。但在感染环境中,由于自体松质骨具有血运快速重建的能力,可以抵抗感染带来的破坏作用,从而成为感染时唯一可选的材料。
常用的植骨方法
①游离植骨。是一种常规的植骨方法,对小的骨缺损,采用带皮质的松质骨植 入,能起到填充和支撑作用。骨缺损行胫腓骨融合时,除在胫腓骨间植骨外,应同时在缺损处植骨。
②带血管蒂骨移植。为移植提供了良好的血液循环,有利于愈合。
总之,骨不连治疗方法较多,主要注重的个性化治疗,根据病人情况选择治疗不同治疗方法。
| 钢板 | 髓内钉 |
|---|---|
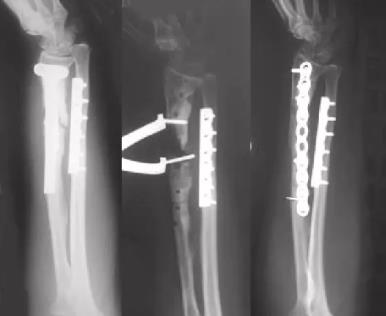 钢板更换钢板 | 髓内钉更换髓内钉 |
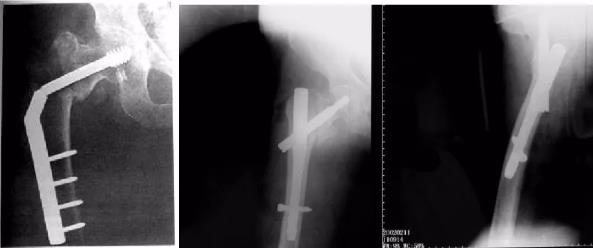 钢板更换髓内钉 | 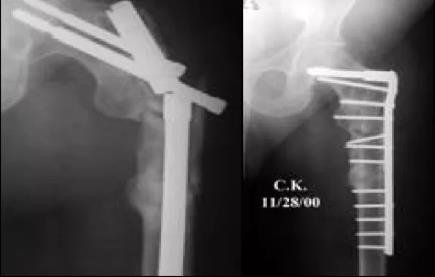 髓内钉更换钢板 |
# 生物治疗
- 骨移植
- 自体骨/自体骨髓
- 异体骨
- 人工骨
- 组织工程骨
- 局部生长因子
- BMP-2/OP-1
# 复合治疗
骨缺损、萎缩性骨不连
- 内固定
- 植骨
针对骨不连引起的骨缺损虽然没有具体的治疗指南,但是目前多数医生达成了以下治疗的共识
缺损< 2 cm采用自体游离碎骨块植骨
缺损在2~5 cm之间采用自体结构性植骨
>5 cm的缺损选择骨搬运技术、带血管的腓骨移植、Masquelet诱导膜技术、异体骨重建甚至截肢术治疗
Masquelet诱导膜技术、带血管腓骨移植、骨搬运技术是修复大段骨缺损的三种主要手段,但现阶段缺乏大样本随机对照研究指导临床选择
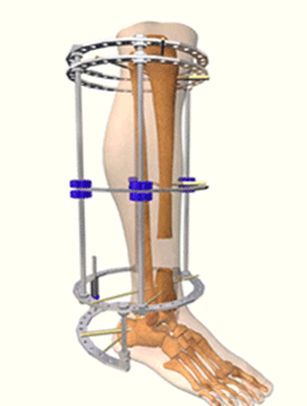
Ilizalov技术
带血管蒂腓骨移植
Vascularised fibula autograft

# 骨缺损的俄罗斯方案——Masquelet技术
# 术前计划
取出原有钢板,骨折端清除失活骨组织及周围疤痕,而后视缺损范围设定3种重建方案:
- A 缺损 < 4cm,肢体短缩后直接钢板内固定。
- B缺损4-7cm,肢体部分短缩联合自体髂骨植骨后钢板内固定。
- C缺损 > 7cm,Masquelet技术。

# 一期手术
- 上臂后侧入路,皮肤切口20cm,显露并保护桡神经及尺神经,取出原有钢板及螺钉。
- 彻底清除骨折端周围失活组织直至断端有新鲜渗血,评估骨缺损达到12cm。
- 采用抗生素骨水泥制成管状占位器。注意将占位器拿出体外进行硬化,以防止期间产热对创面局部组织产生热损伤。占位器硬化成形后放入骨缺损区,近远两端骨折断端均套入包裹。
- 采用一块Depuy Synthes 3.5肱骨远端关节外LCP固定两端肱骨,骨水泥占位器用皮质骨螺钉经钢板固定。
- 术后允许患者在可耐受情况下使用患肢。
# 二期手术
于一期术后第五周施行。
使用Depuy Synthes扩髓灌洗吸引系统收集股骨骨髓及松质骨共50ml,与β-TCP混合。两者混合比例为4:1。
原手术入路进入,显露并保护桡神经及尺神经,显露骨缺损区。小心切开覆盖在骨水泥占位器表面新形成的假性滑膜层,取出占位器。
将自体骨-βTCP混合物植入假性滑膜层鞘管,缝合鞘管。关闭手术切口。
术后患肢吊带制动,不鼓励早期功能锻炼。定期随访。
术后患者出现桡神经麻痹症状,保守观察2周后基本恢复。术后6周及12周随访时发现骨填充物的近端2cm范围出现骨吸收。作者推测是一期手术清创不够彻底,使得疤痕组织长入并干扰了骨填充物与肱骨的融合。决定进行三期手术予以干预。
# 三期手术
清除骨折近端周围疤痕组织,取自体髂骨植骨。
术后患者吊带制动6周。
术后8周随访影像学检查可见移植物和肱骨融合,而后功能锻炼逐步开始。


