骨折不愈合的介绍与原因
前言
大多数四肢骨折的正常骨愈合时间为8周,然而约有10%的骨折会发展为骨不连,严重影响患者肢体功能的恢复。骨不连是一类严重的骨折并发症,也是骨科医生临床工作中的难点与挑战。
学习一下骨不连的相关知识
骨不连的定义
- 骨不连是骨折术后常见并发症,又称为骨折不愈合,是骨折端在某些条件影响下,骨折愈合功能停止,甚至骨折端形成假关节。
- 在所有骨折病人中,大约 5% 的患者愈合困难。
FDA 1986 年的定义
6月没长全:一定部位和类型的骨折未能在其平均时间内愈合(通常 3~6 月)称为骨折延迟愈合(delayedunion);又3月没新生:损伤和骨折至少 9 个月,并且没有进一步愈合倾向已经有 3 个月称为骨折不愈合,又称骨不连接。- 门诊病历(包括急诊病历)
# 这个时间点仅仅只是为了给个诊断吗?
定义的时间点主要用于骨不连干预的节点。此刻必须得增加重头戏码了!不经特殊治疗不能产生骨性连接了!
骨折延迟愈合表现为骨折愈合缓慢,但仍有继续愈合的能力,针对骨折延迟愈合的原因进行恰当处理后,可达骨折愈合。小戏码。
美国AAOS的骨折不愈合诊断标准
- 骨折后至少9个月,或连续3个月动态观察,未见到骨折有明显的愈合征象;
- 应注意到该定义并未考虑不同部位骨折愈合速度的不同,以及治疗过程中骨折部位是否发生过一些影响骨折愈合的并发症;
- 骨不连一旦发生,如不借助外科手术干预,则骨折很难愈合。
诊断时包含两个要素
- 时间:骨折后6-9个月仍未愈合;
- 动态观察骨折愈合情况:连续三个月骨折端没有愈合的迹象,即X线片显示骨折间隙和骨痂生长情况没有变化。
# 骨折不愈合
# 骨折不愈合的流行病学
尽管骨骼的自我修复能力很强,但临床上仍有 5%~10% 的骨折愈合受到各种因素干扰,导致骨折延迟愈合或者不愈合。
骨折延迟愈合和不愈合最常发生于 胫骨下段、股骨颈及手舟骨 等部位的骨折,主要是因为这些部位骨折后其 血供受到严重影响 。
# 骨折不愈合的临床表现
- 上肢骨折患者无法提物
- 下肢骨折患者无法行走
- 长期的骨折不愈合会导致骨折断端萎缩、肌腱黏连
# 骨痂不长不一定是骨折不愈合吗?
很多患者认为骨痂不长就是骨折不愈合,其实不是。骨折的愈合生长时间在3个月左右,骨折后1、2个月内,骨折骨痂不长或许只是患者骨痂生长的慢,或患者患肢血运变差导致。但此时患者的骨折断端仍然是有活力的,仍然可以生长。所以一般骨折后要求3个月复查。
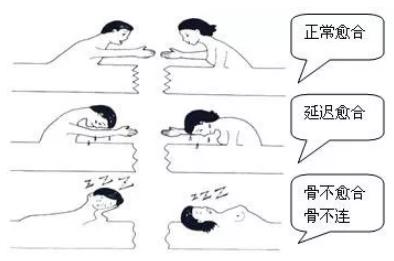
# 骨痂生长一定不会骨折不愈合吗?
骨痂生长也会骨不连,骨折不愈合的定义是骨折断端不连接,而不是骨痂不长。所以就算患者骨痂生长的不错,但骨折断端一直不连接,也是骨折不愈合。这种情况仍需要治疗,否则容易畸形愈合。
# 影响骨折愈合的因素
包括,全身和局部因素,其中局部因素是主要的。
- 全身因素高龄、营养不良、代谢障碍等。
- 局部因素
- 骨折的部位、类型、程度等影响愈合,如损伤重、血肿大、骨缺损或坏死等愈合慢或不愈合;
- 治疗或护理不当,如复位或固定欠妥、不恰当的手术处理、功能锻炼不够或过度等也影响愈合;
- 骨折端的血供不良或周围软组织较少或软组织损伤重,骨愈合慢:
- 骨折局部有感染则影响愈合;
- 金属内固定器材质量不佳或使用不当。
# 骨折不愈合的常见原因
# 环境因素
- 药物:非类固醇类抗炎药、化疗、NSAIDs
- 生活习惯:吸烟、酒精依赖
# 生物学因素——全身因素:
- 高龄、全身营养状况
- 遗传
- 系统性疾病:骨质疏松症是一种常见的代谢性骨病,与骨折风险增加有关,也是骨不连的风险因素
- 慢性疾病:糖尿病、HIV、库欣综合征、甲状腺功能减退、维生素D缺乏症
# 生物学因素——局部因素:
| 血供障碍 | 血供切断特殊部位骨骼的营养血管为单一血供,其中的一个骨折端将缺乏血供,影响骨折愈合。如胫骨下1/3骨折、腕舟骨骨折、股骨颈骨折等。 | 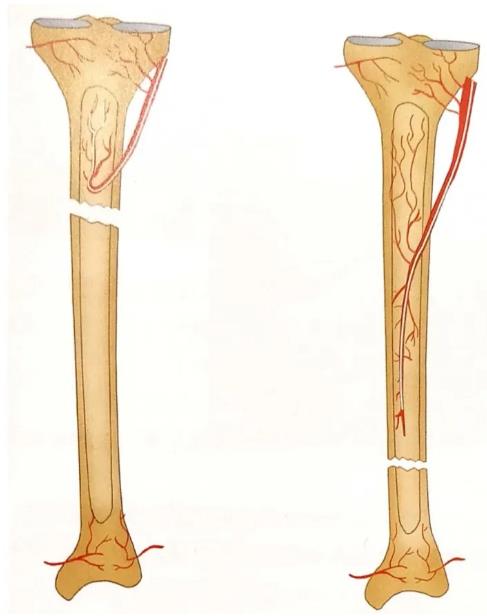 |
血供来源不足高暴力导致的骨折合并严重的软组织损伤,甚至血管断裂;过多地显露骨折断端,使用钝的扩髓装置快速、过度扩髓造成热坏死等因素均可造成骨折端的血供障碍。 | ||
| 骨折的一端丧失血供或血供较差,骨折仍有机会愈合,但愈合速度会缓慢;骨折的两端均出现血供障碍,骨折很难愈合。 | 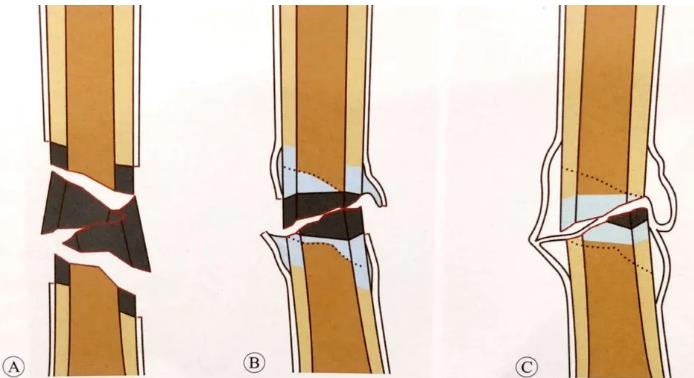 A:复杂骨折发生时,骨折端的游离骨块处于缺血状态(深色区域标识骨的缺血坏死区); B:骨折发生数月以后,断端两骨块同各自的主骨通过骨痴愈合,但骨折中心区仍没有愈合; C:骨折几年后,尽管有骨膜成骨以及骨的爬行替代,但骨折不愈区合仍然存在。 | |
| 除非在骨坏死区重新建立血供,否则任何对骨折机械环境的处理都是徒劳。 | ||
| 机械力学稳定 | 高能量导致的开放性骨折(如交通事故或高处坠落伤),骨质缺失可导致内固定术后机械稳定性差。 选用了不合适的内固定器材可以造成骨折端力学稳定性差,如在某些位置使用强度较低的1/3环形钢板、克氏针、直径过细的髓內钉固定,断端活动程度超过成骨细胞所能承受的范围,反复活动导致钢板疲劳折断。 应用了错误的固定理念,如简单骨折断端遗留间隙,未获得接触和加压,可以导致断端处钢板应力集中。 在某些力学结构比较特殊的部位如股骨近端、复位不良、遗留内翻畸形等,会造成力臂变长易造成内固定失效。 | 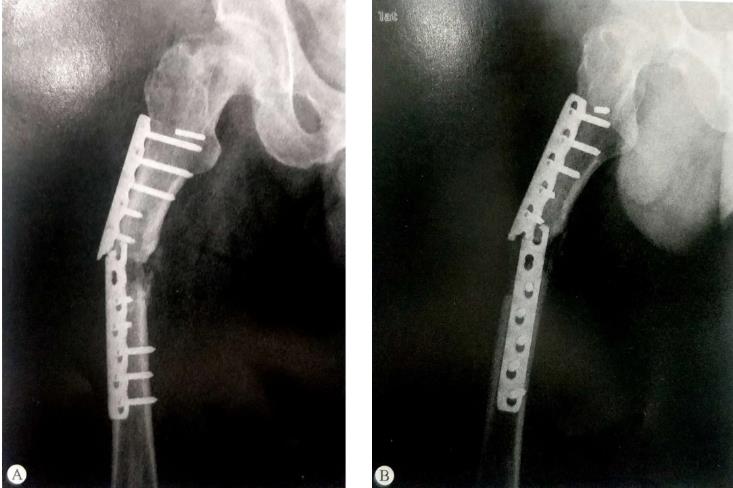 股骨内侧骨缺损失去支撑,内固定存在严重的机械不稳,钢板出现疲劳断裂。 |
| 感染 | 感染骨折端和周围软组织感染是骨不连的直接原因。 感染可以导致滋养血管闭塞,骨折端坏死。 感染性肉芽组织长入骨折端,形成骨折接触不良。 感染还可以导致内固定松动,造成机械性不稳。 |  A:局部可见皮肤窦道、脓性分泌物; B:X线表现:骨折端吸收,可见一环扎钢丝,局部骨密度增高,死骨形成。 |
| 骨折端接触不良和骨缺损 | 软组织坎顿有活力的骨端或骨块之间的直接接触利于骨折愈合。 软组织嵌插、复位不良、骨折分离、骨缺损等均可导致接触不良,造成骨不愈合。 | |
| 其他 | 开放性骨折、多节段骨折、粉碎性骨折、固定不牢固、固定时间不够、不恰当的切开复位、骨折端分离、放射性骨折等也容易发生骨不连; |
# 机制
# 骨折块间应变理论
- 不同的组织在断裂前可以承受不同的最大张力应变
- 肉芽组织可以承受100%的应变
- 纤维组织明显下降
- 骨组织最小
耐受变形:纤维组织>软组织>骨
骨折后,周围组织需要维持组织
组织肉芽的稳定性肯定比血管强
肉芽组织长得足够坚强,可以减少肉芽组织内的细胞受到的应力应变,到一定限度<2%,可以促进细胞形成软骨细胞或纤维细胞。
骨折断端间无相对错动→骨细胞专向分化
粉碎性骨折中,有很多裂隙,大家一起愈合,当最后只剩下一个裂隙的时候,他承受了最大的裂隙,就很难愈合了
怎么办?加钢板实现绝对稳定,什么时候加?
- 早期加钢板——可以稳定,但是影响新鲜骨折的血供
- 后期加钢板——可以稳定,但增加二次手术
# 补充
# 钢板断裂的认识
- 当肢体活动的幅度和强度超过内固定所能承受载荷极限时,内固定物就会发生疲劳折断。
- 引起内固定断裂的原因主要有以下几个方面:
- 骨不连:骨折的任何固定都是临时的。骨折与内固定之间可以理解为一种竞赛关系:正常情况下,随着骨折的愈合,将逐渐分担内固定所承受的力学载荷,骨折愈合后内固定就失去了作用;如果骨折在规定的时间内没有愈合,特别是存在骨缺损的情况下,内固定在反复的应力作用下就会发生疲劳折断或螺钉松动等并发症。
- 内固定应用欠科学:内固定物的错误选择,操作不规范,拙劣的手术技术以及对骨折类型认识不足等许多因素,均可导致内固定的失败。内固定置入过程中,应兼顾生物力学和骨折的生物学两大原则。以牺牲软组织血供为前提,过分地追求解剖复位,从而导致骨延迟愈合甚至骨不连等并发症,是钢板断裂的另一个主要因素。
- 功能锻炼欠科学:内固定初期,骨折尚未愈合,此时进行过度的功能锻炼会超过钢板承受的力学极限,发生疲劳折断。
- 内固定质量问题:随着铸造和加工技术的进步,内固定的质量逐渐提高。内固定质量问题所导致的钢板断裂非常罕见。


