骨不连分类
君骨书生 2020-07-25 创伤 骨折术后 并发症 骨不连
前言
大多数四肢骨折的正常骨愈合时间为8周,然而约有10%的骨折会发展为骨不连,严重影响患者肢体功能的恢复。骨不连是一类严重的骨折并发症,也是骨科医生临床工作中的难点与挑战。
学习一下骨不连的相关知识
骨不连的定义
- 骨不连是骨折术后常见并发症,又称为骨折不愈合,是骨折端在某些条件影响下,骨折愈合功能停止,甚至骨折端形成假关节。
- 在所有骨折病人中,大约 5% 的患者愈合困难。
FDA 1986 年的定义
6月没长全:一定部位和类型的骨折未能在其平均时间内愈合(通常 3~6 月)称为延迟愈合(delayedunion);又3月没新生:损伤和骨折至少 9 个月,并且没有进一步愈合倾向已经有 3 个月称为骨不连接。- 门诊病历(包括急诊病历)
美国AAOS的诊断标准
- 骨折后至少9个月,或连续3个月动态观察,未见到骨折有明显的愈合征象;
- 应注意到该定义并未考虑不同部位骨折愈合速度的不同,以及治疗过程中骨折部位是否发生过一些影响骨折愈合的并发症;
- 骨不连一旦发生,如不借助外科手术干预,则骨折很难愈合。
诊断时包含两个要素
- 时间:骨折后6-9个月仍未愈合;
- 动态观察骨折愈合情况:连续三个月骨折端没有愈合的迹象,即X线片显示骨折间隙和骨痂生长情况没有变化。
# 骨不连的常用分类
- 针对骨不连的治疗,首要是明确病因,对骨不连进行分类,在这一过程中应特别关注生物力学和生物活性两个方面
# 生物力学因素
- 生物力学因素聚焦的是通过各种不同技术单独或联合运用来达到骨折断端有效的稳定性。
- 针对生物活性无异常、单纯由生物力学因素导致的骨不连,Weber和Brunner等提出经典骨不连分型方法:富血供-有活性的骨不连
- 而目前应用较为广泛的骨不连分类方式是Weber-Cech分型,利用放射线、锶-85放射性核素吸收以及切片等研究方法,按骨折断端是否存在血供、是否具有再生的活性分为两大类。
# 骨折不愈台临床分型
# Weber和Czech骨折不愈合分型
1976年,Weber和Czech将骨折不愈合分为两大类
- 基于局部血供和解剖形态划分的(Vascular、Avascular)
- 骨折端形态(萎缩性/肥大性)+骨折稳定(稳定/不稳定/骨缺损)+血运状态(充血性/缺血性)
# 血管丰富型(肥大型)
富血供-有活性的骨不连(肥大型)
第一类为血管丰富型(肥大型)骨折端富有生命力,产生明显的生物学反应,取研究显示骨折端血运丰富。此型骨断端硬化,髓腔闭塞,周围有肥大增生骨痂,但不连续。这种类型又可以分为几种亚型:
- 象足形-骨不连:
断端肥厚,富含骨痂,骨折端明显增生,有肥大而丰富的骨痂,该骨折断端活性好,具有活力,主要由于骨折复位后固定不稳定、制动不充分或者负重行走过早等因素造成。 - 马蹄形-骨不连:
断端轻度肥厚,骨痂较少,骨折端中度增生,轻度肥大,骨痂很少。多由于钢板螺钉内固定后中等程度不稳定,骨折断端形成一定的骨痂但不足以连接骨折端,并且可能存在少量的硬化。 - 营养不良性-骨不连:
断端无骨痂,骨折端为非肥大型,缺乏骨痂。该类骨折并非富血供,然而在断端仍可见血管和骨痂形成,通常继发于明显移位的骨折、骨折端分离或者复位不良。
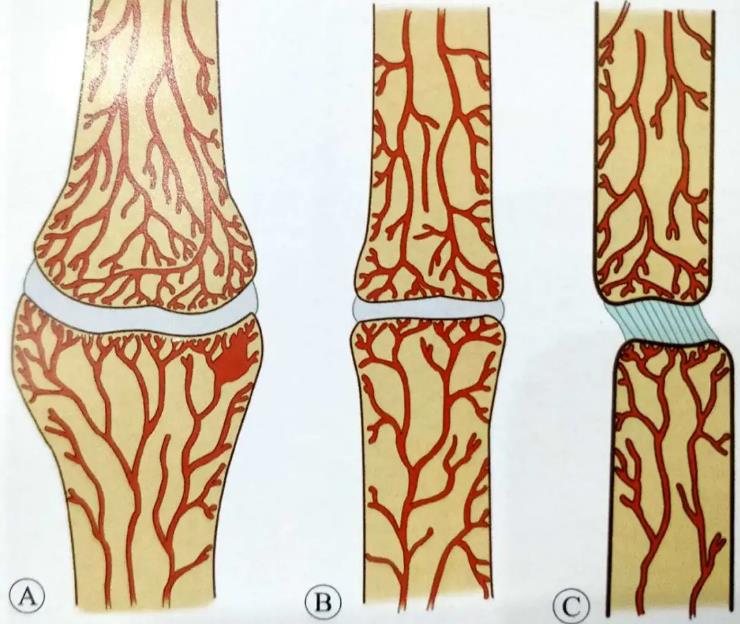
这一大类骨不连的主要病因为断端缺乏稳定的力学环境,骨折无法自然愈合,因此治疗的首要原则在于确保骨折断端稳定的力学环境,标准的治疗方案包括:恢复骨折的力学稳定性加自体骨移植
# 缺血型(萎缩型)
乏血供-无活性的骨不连(缺血萎缩型)
骨折端缺乏活力,生物学反应少
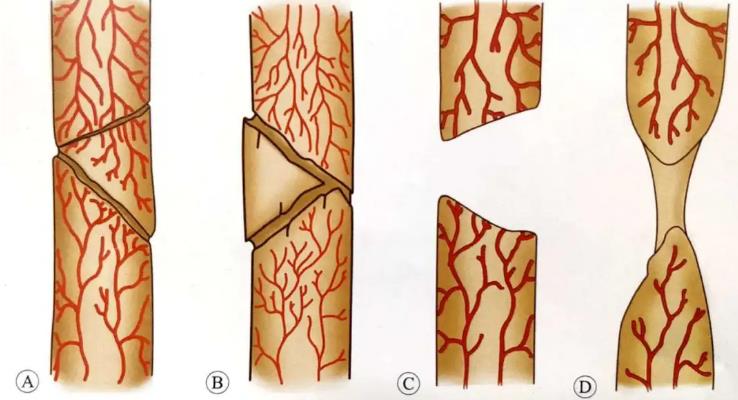
第二类为缺血型(萎缩型)骨端缺乏活力,生物学反应较少。摄取研究显示骨折端血运较差。骨端萎缩吸收,有的呈锥形,骨质疏松,骨断端间有间隙,无明显骨痂形成。这种类型又可以分为几种亚型:
- 扭转楔形-骨不连:两骨折端间有一块缺乏或无血供的中间楔形骨块,楔形骨块可与一侧主骨块愈合,而另一端发生不连,通常继发于钢板螺钉固定的胫骨干的楔形骨折。
- 粉碎性-骨不连:骨折区域中存在一块或多块无血供的中间骨折块发生坏死,影像学证实无任何骨痂生长,多见于固定骨折的钢板断裂时。通常继发于应用钢板螺钉固定的粉碎骨折。
- 缺损性-骨不连:长骨干部分节段性缺失,初始时断端仍有活力,但骨折无法通过缺损的区域愈合,一段时间后断端逐渐萎缩(骨折端存在骨缺损,骨折端虽有血供,但骨痂不能跨过缺损部位,骨折端疏松萎缩。)。通常继发于开放性骨折、骨髓炎截骨术或者因肿瘤切除部分骨干后。
- 萎缩性-骨不连:继发于中间骨块缺失或者无成骨能力的瘢痕组织嵌入骨折断端。其间瘢痕组织缺乏成骨活力,骨折断端骨质疏松并萎缩。
# 基于病因学的骨折不愈合分型
| 分类 | 基于病因学 | (对临床治疗有指导意义的分类方法包括以下五种分类) |
|---|---|---|
| 增生性骨不连 | 骨折端的生物学环境良好,有良好的血供和生物活性。 骨折端缺乏足够稳定的生物力学环境,骨折端活动过度,产生大量的软骨性骨痂。 Ⅹ线片呈现出“象足征”或“马蹄征”。 | 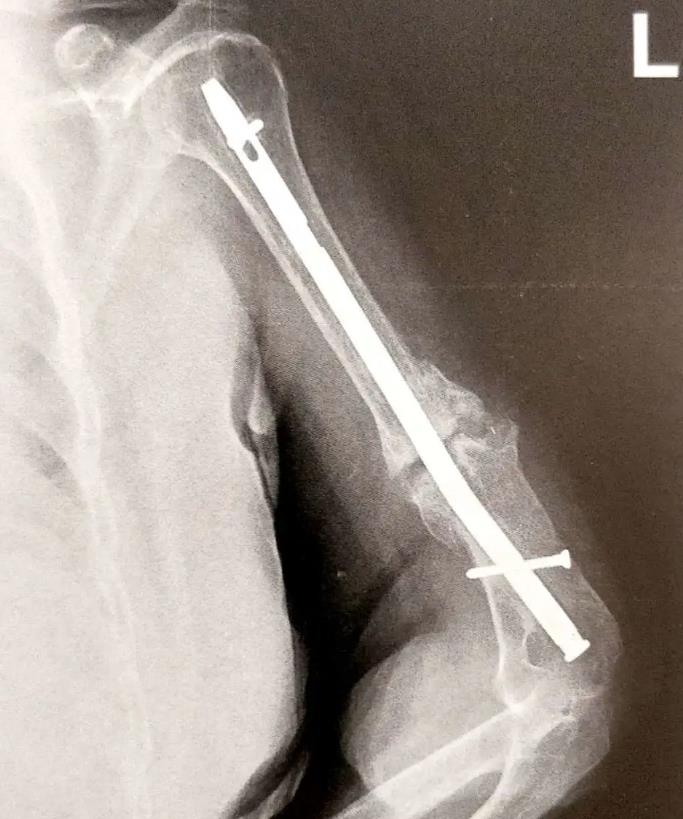 |
| 营养不良性骨不连 | 因创伤、医源性损伤等因素导致的骨折端缺血,影响了骨折愈合,可以伴随或不伴随骨缺损。 缺血的骨折块可以与主骨块连接,但是两个彼此缺血的骨块很难连接。 介于增生性骨不连和萎缩性骨不连之间的个类型,属于二者之间的一个过度状态。 | 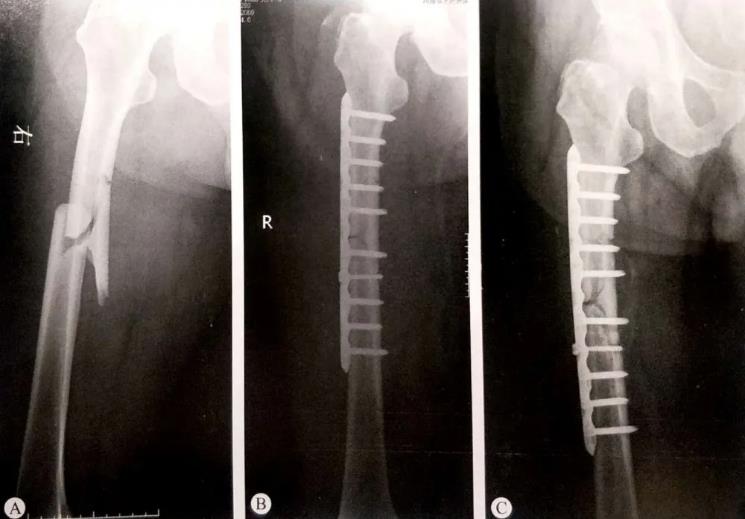 A:术前X线片,可见为B1型骨折; B:采取切开复位钢板螺钉内固定术,骨折获得解剖复位。但是,蝶形骨块与主骨块之间无加压,钢板相对较短,螺钉分布过于密集,骨折端必然存在较大的应力集中; C:术后7个月X线片,可见蝶形骨块同两侧主骨块之间没有连接,骨折间隙较前加大,骨痂生长不明显。 |
| 萎缩性骨不连 | 骨折端吸收变细,骨皮质菲薄。骨折端在缺血状态下,缺乏力的传导而出现萎缩,上肢发生萎缩性骨不连的概率较高。 Ⅹ线片可成“鼠尾征”。 | 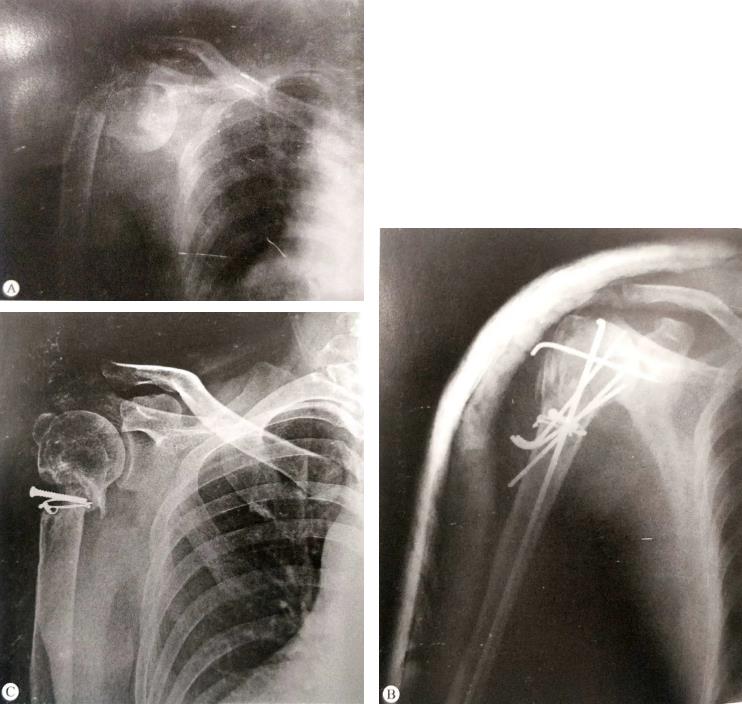 A:术前X线片; B:采用切开复位螺钉、钢丝捆扎、结合克氏针固定,术后石膏辅助固定; C:术后4个月拆除克氏针,术后16个月X线片,可见断端骨质丢失,发生萎缩性骨不连 |
| 感染性骨不连 | 脓液浸泡,骨块腐蚀,导致骨感染伴发骨不连。 X线片可看到骨折端呈虫蛀样改变,骨膜反应和死骨等表现。 | 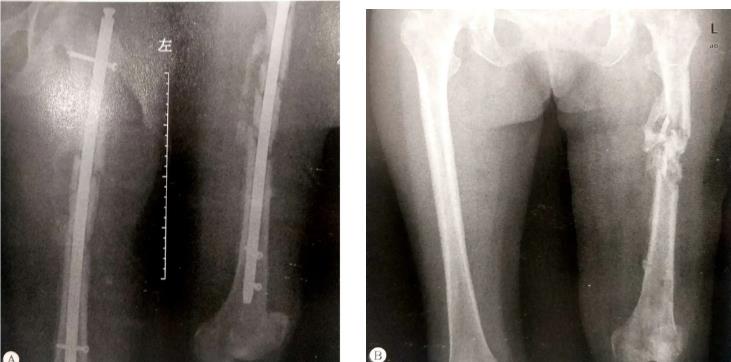 |
| 假关节性骨不连(假性滑膜关节) | 骨端间有充满液体的封闭式假性滑囊,类似于关节结构,可活动。 多发生于骨折保守治疗的病人,因固定不稳,早期过度活动造成。 | 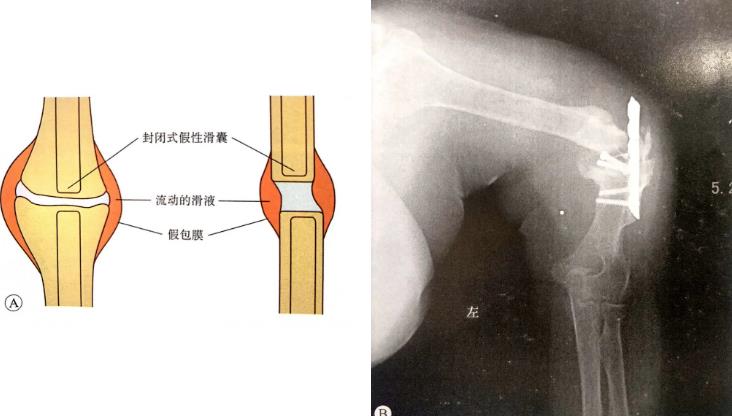 |
# Paley骨折不愈合分型
1989年,Paley等根据胫骨骨折端骨缺损、畸形、短缩和分离情况对胫骨骨折不愈合的进行
了如下分类(表2一7一2),同样也适用于其他部位骨折不愈合。
临床上多采用Weber和Czech骨折不愈合分型,因为该分型主要基于血供的多少,可以用该分型指导治疗。Paley分型多作为采用Ilizarov外固定技术治疗时的指导原则。
AO分类
机械型的不愈合
生物型的不愈合
- 血管
- 细胞
感染性骨不连
- 感染干扰骨折修复
- 内固定钢板下方取组织进行培养
# 无菌性骨不连的病因
- 力学因素和生物学因素是主要原因
- ??外科经验表明力学问题更重要
从影像学看,萎缩性骨不连的骨断端并非没有血管,因为只有在血管化后古都断端才会发生吸收
不光是血管因素,,可能有细胞因素,光涉及血管可能不足
组织学研究显示了萎缩性骨不连的周围的组织显示存在血循环,血运可得到恢复
应用——去皮质术
- 一旦骨折,重新唤醒骨折修复能力
- 带血管
# 骨不连的诊断与评估
# 骨折后疼痛的鉴别诊断
- 包括:骨不连,感染,创伤性关节炎,神经损伤或神经瘤,僵硬或关节纤维化、固定不稳定或者畸形愈合,复杂局部疼痛综合征,内固定物撞击等。
# 骨不连的诊断
- 一般表现:骨折端有异常活动,伴有局部持续疼痛、压痛及传导叩痛。局部畸形。
- 骨折治疗9个月后,活动患肢仍然出现疼痛和反常活动则高度怀疑骨不连。实施内固定的骨折,即使发生了骨不连,只要内固定牢固,反常活动也不会出现。
- 内固定9个月后钢板断裂,可以明确诊断为骨不连。
# 骨不连的影像学评估
- 正确的分类和评估,有助于指导手术方案的制定和预后的判定。
- 除成90°的正、侧位,由于内固定物的遮挡,有时难以准确观察到骨折线,此时还应加做斜位,应力位X线片可以判断内固定的稳定性。
- X线片上骨不连的征象:
- 通过X线片诊断率可以达到90%以上。
- 典型表现:骨痂间骨小梁不连续;
- 骨折端互相分离,间隙较大
- 骨折端硬化
- 骨髓腔封闭
- 骨折端萎缩变细
- 骨质疏松
- 内固定物失效;假关节形成;应力位骨折不稳定。
- CT可以更精确地评估骨不连的范围和程度,且受内固定物影响更小
- 内固定阻挡
- 骨折线斜形
- 不锈钢内固定伪影明显
- 核素扫描
# 骨不连的实验室评估
- 一般情况:包括血常规、生化、电解质甚至免疫状态和激素状态等,重点评估患者的营养状况、代谢状况、合并疾病。
- 炎性指标:对怀疑感染的患者,检查其红细胞沉降率和C反应蛋白,不仅作为诊断提示,也可作为治疗感染过程中的动态监测。
- 病原学检查:对于感染性骨不连的患者,应对骨不连部位进行穿刺活检,鉴定病原体种类和病原体。
# 骨不连的综合评估
- 骨不连的位置:关节内、干骺端、长骨干;
- 骨不连是否合并畸形;
- 是否有活动性感染;
- 是否有骨骼缺失,或覆盖的软组织缺失;
- 是否有滑膜覆盖的假关节形成;
- 根据骨不连的类型判断局部血液供应情况;
- 是否有内固定物不稳定。


