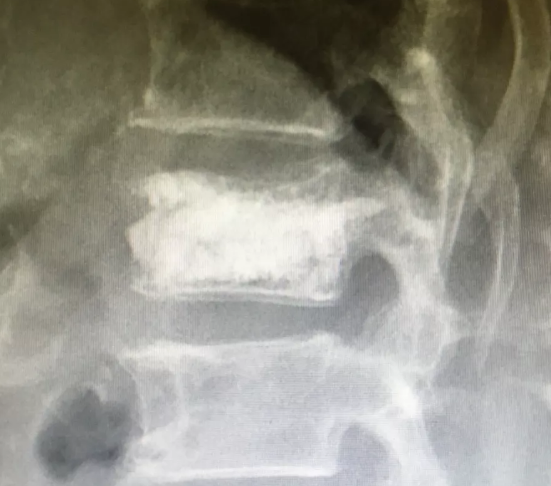
椎体成形术pkp及康复
# 骨质疏松椎体压缩骨折
# 流行病学
骨质疏松椎体压缩骨折是老年人最常见的脊柱骨折类型。
椎体骨折是髋部骨折或手腕骨折的 2-3 倍。
因为很多人有陈旧性骨折引起的椎体畸形,所以骨质疏松性椎体压缩性骨折的确切发病率难以估量,但还是相当高的比例。
# 危险性因素
患者在受到轻微外力情况如弯腰抬物、平地跌倒、咳嗽、扭伤后出现腰背部疼痛,均有可能导致胸腰椎压缩骨折。
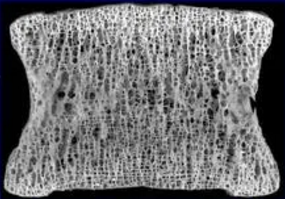
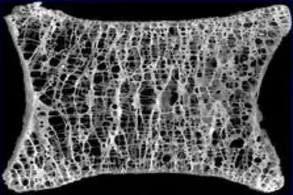
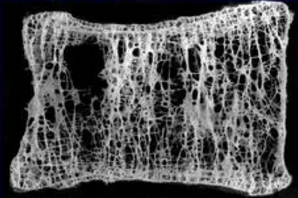
| 正常 | 骨质疏松 | 严重的骨质疏松 |
|---|---|---|
 |  |  |
- 椎体压缩性骨折的最大风险因素是曾患骨质疏松性骨折,由于骨质疏松症倾向于影响老年人,高龄也是一个危险因素。
- 骨质流失是另一个危险因素。骨密度的标准差变化一个单位,椎体骨折的相对危险度是 2.3 倍。肥胖实际上可以保护骨质流失和减少骨折发生。
危险因素可以分为可改变或不可改变的:
- 可以改变的因素
- 吸烟;
- 低体重;
- 雌激素缺乏;
- 低钙或维生素 D 摄入量;
- 酗酒;
- 视力损伤;
- 经常性跌倒;
- 活动不足或虚弱等。
- 不可改变的因素
- 成年骨折病史;
- 一级相关的骨折史;
- 高龄;
- 阿尔茨海默病;
- 健康欠佳或虚弱。
# 初始骨折后骨质疏松性椎体压缩性骨折风险增加的生物力学解释是什么
- 初始压缩性骨折后,脊髓前柱承重能力受累,椎体高度的丢失导致后凸畸形。
- 由于骨折部位后凸畸形增加,后柱结构负荷减少,这进一步增加了受损的脊髓前柱的负荷。
- 恶性循环的发展,从而导致进展性的脊柱畸形和额外骨折。
# 骨质疏松性椎体骨折最常见于什么部位?
- 最常发生于胸腰椎交界处和中胸椎,但也可能发生在脊柱的任何位置。
- 颈椎骨质疏松性骨折远低于胸椎或腰椎骨折。T5 级别以上的骨折往往怀疑脊柱肿瘤。
# 症状

# 影像
# 评估椎体压缩性骨折 X 线片时要注意什么?
- 椎体高度丢失是用正常高度的百分比来描述的,高度丢失分为轻度(<25%),中度(25%-40%)或严重(>40%)。
- 后凸畸形可通过测量骨折椎体水平畸形或参照相邻椎体来确定:
- 椎体楔角(骨折椎上、下终板之间的角度);
- 局部后凸畸形(骨折水平上下椎体终板之间的角度)。
- 椎体骨折形态描述为楔形(前方高度丢失大于后方,多见于胸椎)、粉碎(高度对称的损失)或双凹(多见于腰椎)。
- 椎弓根扩大或高度损失超过 50% 应怀疑椎体后壁断裂。CT 或 MRI 是评估椎体后壁皮质完整性最好的检查。
- 动态活动度是通过比较以骨折水平为投照中心的仰卧横向侧位 X 线片与站立位侧位 X 线片实现的。与站立位 X 线片的结果相比俯卧位椎体高度增加或后凸畸形减少,说明椎体高度可通过椎体撑开手术部位恢复。
- 压缩性骨折伴椎间裂(充满气体的腔)可能出现,代表骨折椎体不融合或缺血性坏死,并暗示骨折水平的动态活动。
# MRI 在骨质疏松性椎体压缩性骨折中诊断和治疗的作用是什么?
- 当患者 X 线片显示脊柱骨折时,MRI 用于区分急性和慢性骨折。
- T2 或 STIR 序列高信号,T1 序列低或中等信号是急性骨折的指标。
- MRI 有助于确定椎体后壁的完整性,也有助于评估椎管通畅程度,尤其是骨折块突出或之前存在椎管狭窄者。
# 骨质疏松压缩性骨折的治疗方案
治疗目的是返回基线功能状态,同时限制可能出现的并发症。已发现相当比例的骨折只有轻微的症状,随着时间的推移有所改善,所以常常采用非手术治疗。
# 保守治疗
对于没有神经症状,椎体压缩不严重,经过一段时间(3-7天)卧床休息疼痛明显减轻,椎体压缩没有明显加重的患者可以保守治疗。
# 怎么样保守治疗?
卧床休息+抗骨质疏松+消炎止痛+脊柱矫形器
卧床时间根据情况需要1周-6周不等。
疼痛减轻可以逐步过渡到起床,但如果疼痛缓解不理想,需要卧床时间越长,则相关并发症越多。
# 怎么样从卧床过渡到下地行走?
- 第一步:发生椎体压缩骨折后首先需要绝对卧床,可以配合使用止痛药;
- 第二步:疼痛缓解可以慢慢在床上左右翻身;
- 第三步:逐渐摇高床头,30度-60度-90度,每天递进(至少3天),注意骨折的位置不能位于病床折弯处;
- 第四步:坐于床边,带上支具下地行走,复查站立位X片复查。3个月内不要弯腰、不要下蹲,不要搬物。
# 怎样确保保守治疗的疗效?
保证疗效关键在于密切关注。
对于经过1周卧床疼痛明显缓解,按照以上步骤可以过渡到下地患者,如没有疼痛加重,应在首次下地时、1个月时复查X片。如果中间任何时候疼痛加重,均应提前复查,以免耽误病情。
# 保守治疗的并发症?
难以耐受长时间的绝对卧床;骨量进一步丢失,骨质疏松加重;泌尿系感染;皮肤压疮;肺部感染。
# 骨折部位好了就不需要治疗?
- 一定要抗骨质疏松治疗,**一定!一定!**补钙的同时选择一种抗骨质疏松药。
- 可以一年注射一次唑来膦酸或者每周服用一粒阿仑膦酸,至少3年。
# 手术
对于老年人骨质疏松压缩性骨折手术治疗常见这两种手术方式
微创椎体增强:
- 椎体成形术
- 椎体后凸成形术
椎体成形术和后凸成形术是稳定骨折椎体的两种方法。两种技术均采用经皮入路进入椎体。透视下,空心针通过单侧或双侧椎弓根插入椎体。这两种手术时间多数都是1小时左右。
# 椎体成形术
即往骨折的椎体里面打入聚甲基丙烯酸甲酯(PMMA),俗称“骨水泥”;其渗透进椎体中,填充骨小梁内的空隙,起到止痛、稳定椎体、恢复椎体高度的作用。
# 椎体成形术有哪些方法?
- 经皮椎体成形术
- 经皮椎体后凸成形术
- 球囊扩张椎体后凸成形术
- Sky 膨胀式椎体后凸成形术
# 椎体成形术的穿刺途径是怎么样的?
- 经椎弓根入路是下位胸椎和腰椎进行 PVP 的经典入路。当经双侧椎弓根入路穿刺时,穿刺针直接对准椎弓根中央;当经单侧椎弓根入路穿刺时,针尖在椎弓根偏心部位进入,调整进针角度使穿刺针尖到达椎体中线。
- 骶椎采用经椎弓根入路穿刺,也可以采用经髂骨翼入路穿刺。
# 穿刺针置入时的注意事项有哪些?
- 穿刺过程中可以使用一把无菌钳子来帮助引导穿刺针,这样可以避免术者双手接受辐射。
- 骨质疏松的椎体,穿刺针进入椎体通常较容易,但在肿瘤的患者,骨组织可能较坚硬,可使用槌子将穿刺针慢慢敲入。
- 无论是何种入路,针尖都应放置在椎体的前 1/4 和椎体中线的上方或下方一些(侧位投影下),不要使针尖刚好在椎体中线位置,否则会大大增加骨水泥渗漏的发生率。如果是单侧椎弓根入路,针尖应尽量接近椎体中线(正位投影下)。
# 注射骨水泥之前的静脉造影怎么做?
在穿刺针到达理想部位,准备注射骨水泥之前是否需要在 PV 中进行静脉造影还存在争议。
具体方法为:选择非离子型造影剂将其与生理盐水按 1:1 浓度稀释,以 2~5ml 注射器抽取造影剂,在正侧位行每次手推 2~5ml 造影剂进行椎体内静脉造影。
# 经皮椎体成形术的适应症有哪些?
骨质疏松致压缩性骨折
椎体恶性肿瘤致压缩性骨折
侵袭性椎体血管瘤
椎体转移瘤
其他椎体肿瘤
椎体结核导致压缩性骨折者
# 椎体骨折做椎体成形术什么时候最合适?
骨折后的 1-2 周内手术效果好。患者疼痛的症状可以迅速缓解,椎体高度恢复也较满意。但爆裂骨折,早期手术很可能造成骨水泥渗漏。如果待骨折进入血肿机化期,渗漏率会大大降低。
# 椎体成形术骨水泥打多少合适?
- 单个椎体,5-6管,1.5mL/管
- 每次椎体成形的骨水泥总量应控制在 30ml以内。且最多不要超过 6 个椎体,建议骨水泥注入量达到椎体体积的 24% 时为最佳。
# 椎体后凸成形术
即是在往椎体打入“骨水泥”之前,先放入球囊膨胀球囊撑高椎体复位,再打入骨水泥。
# 两种手术优缺点
**1、椎体成形术:**相对后者,价格便宜,可以使用比较细的针来进行穿刺,中上胸椎也能做这种手术;缺点是该术式对骨折的复位作用较弱,且骨水泥渗漏的风险较后者高。
**2、椎体后凸成形术:**优点是复位作用较前者好,骨水泥渗漏风险较前者低;缺点是穿刺针比较粗,不一定每个椎体都能做,手术时间比前者会略长,费用也比前者贵。
# 麻醉方式
可以局麻做,但前提是病人能够配合,手术中不要乱动。局麻只能麻醉软组织和骨膜,手术穿刺针在骨头中推进有些患者疼痛很敏感,椎体中打入骨水泥的过程中也会有痛感。有些患者会很紧张、血压飙高,病人充分理解并配合的情况下可以局麻手术。局麻的好处是可以避免全麻手术的风险,同时降低住院费用。
全麻做的话,则不存在疼痛的问题,也便于麻醉师控制血压。但同时也带来全麻手术风险,增加手术费用等等。
# 微创椎体强化术的禁忌是什么?
- 高速损伤机制相关椎体骨折;
- 与骨后突和(或)椎体后皮质不连续的相关的椎体骨折;
- 与椎体塌陷无关的疼痛;
- 考虑注射引起的脊椎骨髓炎;
- 严重椎体塌陷(扁平椎),技术上注射是不可能的;
- 凝血功能障碍患者;
- 严重心肺问题;
- 慢性骨折者。
# 术中主要风险
- 麻醉本身风险;
- 骨水泥渗漏风险,渗漏可能会伤及脊髓、神经;进入血管形成栓塞(肺栓塞、脑梗、心梗等等);所以手术需要透视机下进行操作并监控骨水泥分布情况。
- 骨水泥渗漏入椎旁软组织:预防有经椎弓根入路或术后拔套管时先旋转
- 骨水泥渗漏入椎旁静脉或硬膜外静脉:X 线透视下注射可预防
- 骨水泥渗漏椎间盘或椎间隙
# 椎体成形术和后凸成形术有哪些并发症?
- 并发症包括持续性疼痛、神经根损伤,由于水泥外渗压迫脊髓、水泥栓塞、感染、继发骨水泥单体的低血压。
- 在手术过程中可能发生肋骨骨折、椎弓根骨折及横突骨折。新的椎体骨折可能出现在相邻节段、较远节段和以前曾治疗椎体节段。
- 虽然椎体成形术耐受性良好,整体并发症发生率低,但由于水泥渗漏引起的严重神经系统并发症可导致相邻的神经结构压迫和必要的紧急减压手术。
# 骨质疏松症患者脊柱内固定和融合有什么潜在的并发症?
- 一般与脊柱手术相关的并发症包括失血、神经损伤、硬膜撕裂、感染,以及围术期麻醉和医疗并发症。
- 通常用于显著的神经缺陷,脊柱不稳或严重的脊柱畸形患者,无神经功能缺损的有骨质疏松症和多种压缩性骨折患者很少行脊柱重建手术。
- 前路手术方法往往中老年患者的不耐受。前方植骨和融合器往往下陷和压缩到相邻椎体中植入重建失败。单纯通过前路手术方法,很难达到和维持后凸畸形矫正。
- 单纯后路内固定和融合手术不足以矫正骨质疏松症患者脊柱后凸畸形。此时前柱负荷分担受损,导致后路脊柱植入物的压力有所增加。后路植入物松动和失败,后凸畸形复发,植入重建失败。
- 联合入路手术方法提供了恢复前柱负载分布和改善关节固定成功率的一种方法,从而减少植入物重建失败的风险。
- 对骨质疏松性压缩骨折继发后凸畸形和神经损害患者的治疗,后路闭合楔形截骨方法可以用来替代前后联合手术,手术时间更短。将椎弓根螺钉放在骨折椎体上面和下面,并且切除广泛的椎板。直视下椎弓根和侧方椎体被移除。接下来压缩硬膜囊的椎体后壁的部分被切除。通过连接螺钉和预弯棒以及改变患者手术台上的体位使截骨处相互靠近来矫正后凸畸形。
# 有什么技术能限制骨质疏松脊柱内固定的相关并发症?
- 使用多个点固定(节段固定),将脊柱的压力分散到多个节段;
- 使用大直径的螺钉把持椎弓根;
- 椎板线或挂钩螺钉;
- 骨水泥加强螺钉;
- 交叉固定连接棒,以增加置入物复位稳定;
- 行一个附加的前路融合恢复前柱的负载分担;
- 接受较小的脊柱畸形的矫正度,以减少对脊柱置入物的负荷;
- 避免在后凸畸形段或移形区结束植入复位。
# 术后康复
- 术后第 1h 患者应保持仰卧,因为骨水泥通常在 1h 内达到最高强度的 90%,在这期间每 15min 检查一次患者的生命体征。
- 术后 1h 内可以坐起,2h 后可以行走,再经 2h 观察平稳后可出院
- 通常在术后 4~48h 内疼痛减轻,这段时间仍可能服用止痛药物治疗
- 手术后24小时骨水泥完全凝固,理论上可以下地。起床必须先佩戴好胸腰围,侧卧搀扶下坐于床边,没有头晕不适情况下站立,能够站稳才能迈步走。整个过程必须有人搀扶下进行,防止跌倒损伤。
- 术后还要考虑患者麻醉后神志恢复情况、尤其老年人术后容易出现谵妄、胡言乱语。需要密切观察。
- 手术后切口可能不用缝针,也可能左右各缝合一针,多数3-7天可以拆线。
- 手术后长期补钙、补充维生素D;建议进行系统抗骨质疏松治疗,减少再次发生骨折的机率。
# 手术后随访
- 手术后,患者下地后复查骨折部位正侧X片(必须)、CT片(有条件尽量查);
- 手术后1个月后再次复查X片;
- 手术后3个月后再次复查X片并可同时接受抗骨质疏松治疗(唑来膦酸静脉滴注,一般需要住院3-4天);
- 每年进行一次抗骨质疏松治疗,连续3年。