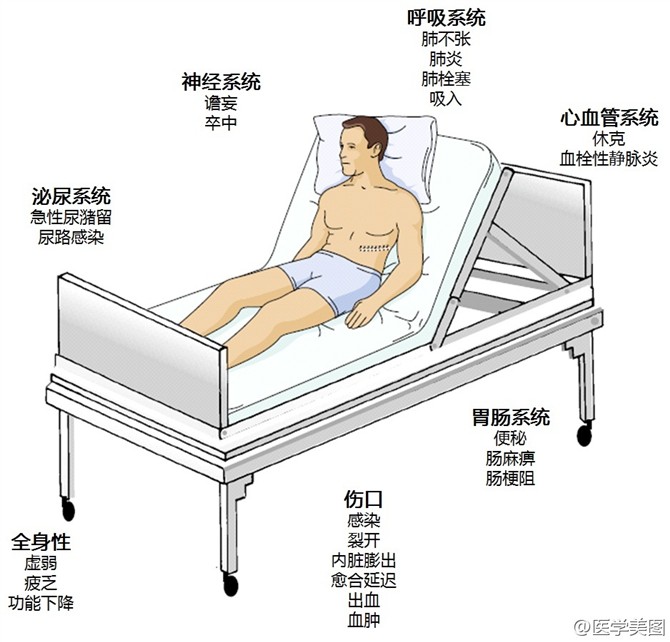
围手术期呼吸系统
住院医师
遇到自己解释不了/急重的问题,马上Call上级医师!!!
病人有主诉,一定不能偷懒,要去病床上看病人!!!
处理后,一定要记录病情状况和处理后表现!!!
重中之重:病人的所有表现,脑子里一定要思考并确定一个诊断!!!当原因不明确时,一定要思考一下最坏的诊断!!!
不仅仅是术后发热,几乎所有临床问题都可以参考这一模式,即:
- 发现问题后首先要确认是否真的出现了这一问题,
- 然后从局部常见、系统性常见、局部不常见、系统性不常见原因等方面一一筛查,直至明确病因。
- 相关辅助检查,体格检查,病史询问等都要围绕着这一主线展开。
- 当自己解决不了时,切记要及时向上级医师汇报。
# 外科手术后的常见并发症
# 术前COPD
# 老年关节置换患者合并COPD
一篇发表在2013年上探讨全膝置换围术期危险因素的文章就指出
- 急性期的COPD患者或者痰液、肺泡液检查提示感染存在时,手术必须推迟,同时应用抗生素治疗感染。
- 只有经过规律的治疗,当COPD临床症状控制到最小,患者一般情况最好时才可手术。
- 即使如此,COPD仍然是导致围术期呼吸系统并发症的重要危险因素。
- 严重的COPD患者其围术期呼吸系统并发症发生率高达23%,轻、中度患者的发生率为4%~10%。
# COPD骨科手术术前控制目标
- 病情稳定期,咳嗽有力,无痰或白色泡沫痰
- 听诊肺部无明显湿哕音、哮鸣音
- 动脉血氧分压 >60mmHg 和 血氧饱和度>90%
- 一般能耐受手术。
吸气性屏气试验可作为能否手术的参考:>60秒者,能耐受手术;40、60秒者,一般能耐受手术;20~40秒,术前充分准备后依病情决定手术;<20秒,禁忌手术。
# 慢性支气炎、肺气肿
老年人咳嗽、咳痰或伴有喘息反复发作,每年至少连续3个月,持续2年或以上,并排除心肺其他疾病所致者即可诊断。实验室检查白细胞总数可以不高,但中性粒细胞增高。x线检查可见双下肺野出现斑片模糊影,如果有合并肺气肿,胸片透光度增加、肋间隙增宽。
# 慢性支气管炎的病程可分3型
- 急性发作期:1周内病情突然加重,咳嗽、咳痰加剧,痰量增加,痰转呈脓性或黏液-脓性,或伴有其他炎症表现;或1周内任何一种症状加重至重度;或重症患者的症状明显加剧者
- 慢性迁延期:患者的咳、痰、喘等症状迁延不愈,或发作1个月以上仍未恢复到发作前水平
- 临床缓解期:经过治疗或自然缓解,病情稳定,各项症状明显减轻或消失,维持时间达2个月以上者。
慢性支气管炎急性发作,肺部感染时手术必须推迟,同时应用抗生素治疗感染。只有经过治疗或自然缓解,病情稳定,各项症状明显减轻或消失,处于临床缓解期时才适宜手术。即使如此,慢性支气管炎、肺气肿患者围术期出现肺部感染等并发症的发生率仍然极高。
# 哮喘
- 甲强龙40mg+NS20ml ivvp;
- 氨茶碱/多索茶碱0.2+5%GS250ml ivgtt;
# 过敏性哮喘
过敏性哮喘,即使处于临床缓解期,不使用任何治疗的情况下也没有任何症状,仍需要和麻醉医师沟通,麻醉策略应按照隐匿性气道高反应性来处理。因为不管是处于哪一期的过敏性哮喘患者,围术期均可能出现重度甚至致命性的危重度急性发作。
# 哮喘术前控制目标
将疾病控制在缓解期,无明显喘息、胸闷或咳嗽、咳痰等症状,肺部听诊无明显哮鸣音。
# 心源性哮喘
- 卧位,呼吸道通畅、电解质、心电图、血气、控制输液量;
- 强心:西地兰0.4mg iv;
- 利尿:速尿20mg iv;
- 扩血管:硝酸甘油10mg+NS50ml ivvp (根据血压调节0.6mg/h);
- 心内科会诊;
# 咳嗽咳痰
咳嗽按病程可以分为急性咳嗽(<3周)、亚急性咳嗽(3-8周)以及慢性咳嗽(>8周),而按性质又可分为干咳和湿咳(每天痰量>10 ml)。
# 症状分类
# 咳嗽频繁,比较剧烈,但无咳痰,或痰量很少,无鼻塞、流鼻涕、咽痒、反酸、嗳气等症状
| 咳嗽 | 咳痰 | 鼻塞、流涕 | 气短、呼吸不畅 | 反酸、嗳气 | 处理 |
|---|---|---|---|---|---|
| √ | 单独镇咳药物 | ||||
| √ | √ | 镇咳 + 祛痰剂或黏痰溶解剂为主 | |||
| √ | √ | 感冒或鼻炎,抗组胺药/减充血剂+镇咳药物 | |||
| √ | √ | 复方甲氧那明胶囊 | |||
| √ | √ | 胃食管反流性咳嗽,首选质子泵抑制剂,联用促胃动力药。对于难治性患者可使用巴氯芬治疗。 |
# 药物选择
化痰
盐酸氨溴素(沐舒坦)
桃金娘油
- 硝酸甘油 领药 ST
嘱托:硝酸甘油 舌下含服 ST 黄痰:急支糖浆 肺力咳合剂
止咳
- 复方甘草口服液 10mL TID
- 咳愈 10ml po tid
- **对于剧烈咳嗽,**建议首选苯丙哌林,次选右美沙芬;**对于刺激性干咳,建议选用苯丙哌林、喷托维林等;对于主要是白天咳嗽的患者,**宜用苯丙哌林,主要是夜间咳嗽者,则选用右美沙芬。
平喘
- 阿斯美/复方甲氧那明。含有:甲氧那明(β受体激动剂)、那可丁(外周性镇咳药)、氨茶碱(平喘药)、氯苯那敏(抗组胺药)。
第一代抗组胺药物(氯苯那敏)、减充血剂(麻黄碱、伪麻黄碱)
# 胸闷/气促
胸闷/气促的处理一定要慎重,因为可能存在潜在的危险疾病。特别要当心:心肌梗死和肺栓塞!!
- 怀疑心梗可以考虑查下心肌酶谱、电解质及心电图
- 怀疑肺梗可以拍下床旁胸片,查个DIC全套。
- 伴气促及血压异常者测CVP
- 碰到胸闷/气促一定要体检,并且记住做好记录。
- 要检查一下生命体征,做一下心肺体检。
- 除了上面两个严重的疾病,还要考虑心衰、血容量不足、胸腔积液、肺不张等等。
- 心功能不全,血容量不足,需要监测24小时尿量
- 血容量不足需要输血浆
如果情况不严重,可以考虑以下处理:
- 心电监护;
- 吸氧;
- 有心脏病基础的病人可以:消心痛/麝香保心丸 po; 处理后一定要加强观察。
- D-dimer
- CT肺血管造影
# 呼吸困难
(痰堵、心衰、COPD/哮喘急性发作、肺栓塞):
▶查体:①肺部有无湿罗音 ②双下肢有无浮肿 ③尿量;
▶抽血:血气分析、NT-PRO BNP、D-二聚体;ECG;(鉴别心源性/支气管哮喘)
▶吸氧:根据血气结果,鼻导管最大6L,面罩可达10L+。
(吸氧浓度(%)=21+4×氧流量(L/min),II型低浓度<35%,I型高浓度≥35%)
▶雾化吸入+1,甲强龙40mg+NS 50ml(COPD、哮喘、支扩、间质性肺炎)
▶呼吸兴奋剂:II型呼衰
▶高流量(I型呼衰),无创呼吸机(II型呼衰,有自主呼吸及意识,无需气管插管保护,即无误吸、消化道出血、气道分泌物过多且排痰不利),有创呼吸机
①经鼻主流量氧疗(HFNC):实现流量和浓度的单独调节,max:60L/min,100%
②无创呼吸机
③有创呼吸机:吸氧浓度,压力限制(气道分泌物多-吸痰,气道痉挛-雾化开放气道)
祛痰:溴己新、羧甲司坦、沐舒坦/开顺(氨溴索)、富露施(乙酰半胱氨酸)、糜蛋白酶;
【静脉】溴己新、沐舒坦、开顺(溴己新注射液也可用于雾化)
【吸入】富露施
┏ 0.9%NS 10mL 雾化吸入 BID
┃(普米克令舒)吸入用布地奈德 1mg
┃(爱全乐雾化液)吸入用异丙托溴铵 500μg
┗ 硫酸特布他林片(博利康尼) 5mg
┃(普米克令舒)吸入用布地奈德 1mg {ICS}
┃(坦轻舒)吸入用异丙托溴铵 500μg {短效M受体拮抗剂,SAMA}
┗ 硫酸特布他林片(博利康尼) 5mg / 沙丁胺醇(丽舒同) 2支 {短效β2受体激动剂,SABA}
┃(宝丽亚)吸入用丙酸倍氯米松混悬液 0.8mg {ICS}
┃(坦轻舒)吸入用异丙托溴铵 500μg {短效M受体拮抗剂,SAMA}
┗ 硫酸特布他林片(博利康尼) 5mg / 沙丁胺醇(丽舒同) 2支0.63mg {短效β2受体激动剂,SABA}
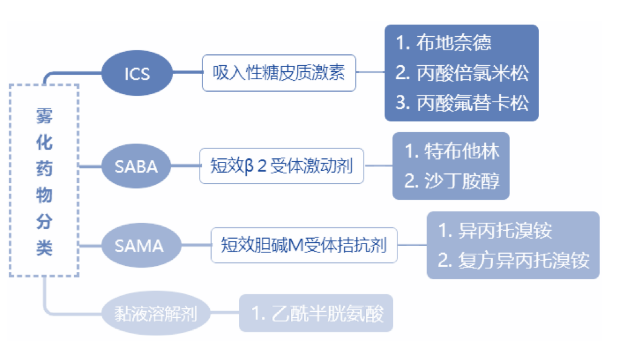
# 常用雾化药物
临床常用雾化吸入药物主要有吸入性糖皮质激素(ICS)、短效 β2 受体激动剂(SABA),短效胆碱 M 受体拮抗剂(SAMA)和黏液溶解剂等几大类。
| 糖皮质激素ICS | 支气管扩张剂-短效β2受体激动剂,SABA | 支气管扩张剂-胆碱M受体拮抗剂,SAMA | 黏液溶解剂 |
|---|---|---|---|
| 布地奈德混悬液(普米克令舒) | 吸入用沙丁胺醇(万托林)、特布他林 | 吸入用异丙托溴铵(爱全乐) | N-乙酰半胱氨酸 |
| 表面皮质激素,局部抗炎作用非常强大,减轻呼吸道的炎症 | 缓解支气管痉挛 | ||
| 常见的不良反应有肢体震颤、头痛、心慌、口干等。 |
| 两联雾化 | 三联雾化 | 四联雾化 |
|---|---|---|
| SABA+SAMA、ICS+SABA等四选二 | ICS+三选二(SABA/SAMA/乙酰半胱氨酸) | ICS+SABA+SAMA+乙酰半胱氨酸 |
| SAMA 一般与 SABA 联合应用,常用于 COPD 和支气管哮喘急性发作时的起始治疗。 |
开放气道:
☛支气管扩张剂:
①β2受体激动剂:短效-SABA:沙丁胺醇吸入
②抗胆碱能:短效:可必特(吸入用异丙托溴铵);长效:思力华(噻托溴铵粉吸入剂)
③茶碱:安赛玛(多索茶碱)0.2g+NS100mL q12h静点
☛糖皮质激素:
①短效:普米克令舒(吸入用布地奈德)
②长效-ICS+LABA:信必可(布地奈德福莫特罗粉吸入)、舒利迭(沙美特罗替卡松粉吸入)
用法用量:
▶沙丁胺醇注射液(雾化):max 4ml/次,tid——不良反应心悸、心动过速
▶可必特(雾化):max 2.5ml/次,tid——不良反应心悸、心动过速
▶普米克令舒(雾化):max 2mg/次,tid——不良反应念珠菌感染
▶信必可:160ug一吸bid(1个月),160ug二吸bid,320ug一吸bid(1个月)
▶舒利达:250ug一吸bid(1个月)
▶思力华:1粒/次,qd(首次吸入器)
(3)提高免疫力:芙露饮(匹多莫德);
(4)抗感染:太捷信(奈诺沙星)、阿比多尔;
(5)静脉泵入组套:
▶呼吸兴奋剂:II型呼衰,NS39.5ml+可拉明(尼可刹米)1.875g(5支)+洛贝林9mg(3支),以5ml/h静脉泵入;
▶升压:NS500ml+多巴胺200mg全速静点;NS32ml+多巴胺180mg,以5ml/h静脉泵入(0.5~2ml/h肾血管扩张,2~10ml/h升压,10~20ml/h明显升压);
正肾(对心率影响小):NS47ml+正肾6mg,以2~10ml/h静脉泵入;
▶扩冠/心衰/降压:异舒吉(硝酸异山梨酯)30mg,以2~10ml/h静脉泵入;
▶房颤:西地兰(控制心室率):①NS 20ml+西地兰0.2mg,以60ml/h静脉泵入;
(可间隔15~20min给药一次,总剂量不超过4支;说明书:首剂0.4~0.6mg,以后每2~4h可再给0.2~0.4mg)
②5%GS 10ml+可达龙(胺碘酮)150mg,以60ml/h静脉泵入后,5%GS 54ml+可达龙(胺碘酮)300mg,以12ml/h静脉泵入,6h后以6ml/h静脉泵入;
(注意甲功、肝功,BP<90/60mmHg禁用,24~48h后改为口服可达龙)
注:阵发性房颤定义:发作1周内可转律者(自转、药物)。
阵发性房颤发作48h内可以进行转律。
▶室上速/房颤:NS 50ml+合贝爽(地尔硫卓)50mg,以2~10ml/h静脉泵入;
▶利尿:泽通、呋塞米;
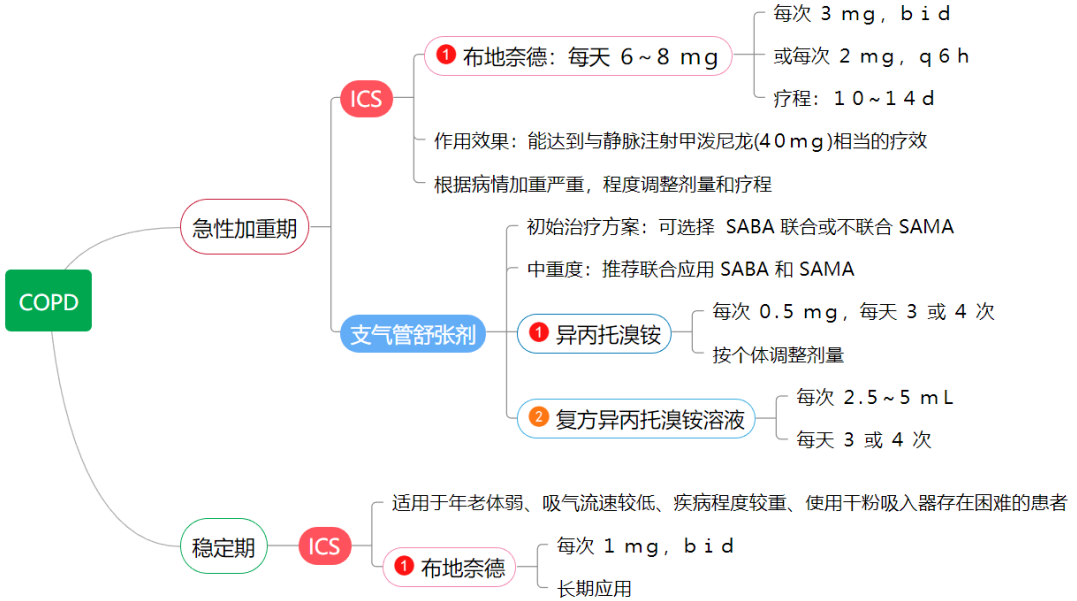
# 慢性支气管炎急性发作

# 氧饱和度下降
- 有无窒息:吸痰,吸氧;
- 通畅气道(吸痰)+给氧(鼻导管、面罩、文丘里)
- 疼痛-代谢高
- 血气+血常规+心肌酶+pro-BNP+TNI+胸片+EKG
- 有无感染,关注下胸部CT,积液-肺部感染风险?
- 呼吸科、麻醉科会诊,气囊(CPR),气插
- 必要时联系麻醉科气管插管;
- 适当补液+镇静
- 在骨科值班遇上氧饱和度降低的患者,除去心、肺功能衰竭,胸腔积液等情况以外;
- 尤其是给氧后顽固低氧的病人,应该考虑,肺栓塞。
- 有同学会问,肺栓塞不是应该有胸痛的前驱症状吗?
- 我只能回答,没有人会按照教科书去生病的。
- 在笔者手里出现的肺栓塞,全部是术后躺在床上又吃又喝,精神抖擞,接受正规抗凝的病人。唯一表现就是进行性血氧饱和度降低,顽固不升。
- 多次检测血气,BNP,心肌酶谱等等常规的检查外,肺CTA是救命的检查。一旦发现,赶紧联系 ICU 送进去,才是你好我好病人好的局面。
# 胸部CT两肺渗出
吸入性肺炎?
- 抗生素预防
- 雾化+化痰
┏ 0.9%NS 10mL 雾化吸入 BID
┃(普米克令舒)吸入用布地奈德 1mg
┃(爱全乐雾化液)吸入用异丙托溴铵 500μg
┗ 硫酸特布他林片(博利康尼) 5mg


